Il tallone, punto di appoggio fondamentale del nostro corpo, è una struttura complessa e vitale per la locomozione. La sua anatomia, composta dal calcagno e da importanti inserzioni tendinee come quella del tendine d'Achille, lo rende suscettibile a diverse problematiche, tra cui il Morbo di Haglund. Questa condizione, caratterizzata da una sporgenza ossea sul retro del calcagno, può causare dolore e limitare significativamente le attività quotidiane e sportive.
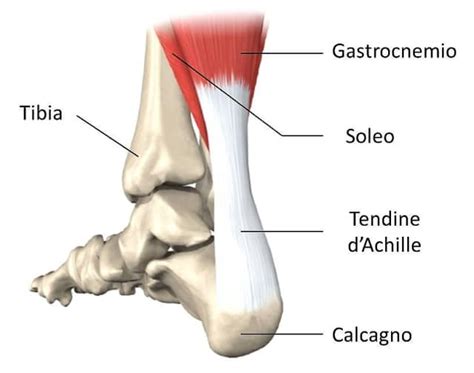
Anatomia del Tallone e del Tendine d'Achille
Il tallone è l'estremità posteriore del piede, la cui struttura anatomica è costituita principalmente dal calcagno, l'osso più voluminoso del tarso. Ad esso è collegata la fascia plantare e, sulla parte posteriore, si inserisce il tendine d'Achille. Questo tendine, il più grande e resistente del corpo umano, collega i muscoli del polpaccio al calcagno, permettendo movimenti essenziali come camminare, correre e saltare.
La superficie posteriore del calcagno è divisa in tre parti: superiore, media e inferiore. La parte superiore è liscia e triangolare, situata sopra la borsa retrocalcaneare. La parte media, ruvida, ospita la borsa retrocalcaneare e l'inserzione del tendine d'Achille. La parte inferiore sostiene il peso del corpo.
Il tendine d'Achille, con una lunghezza che varia da 10 a 12 centimetri, è una struttura fondamentale per la propulsione del corpo. Nonostante la sua resistenza, è considerato uno dei punti deboli del corpo umano, specialmente per gli sportivi.
Cos'è il Morbo di Haglund?
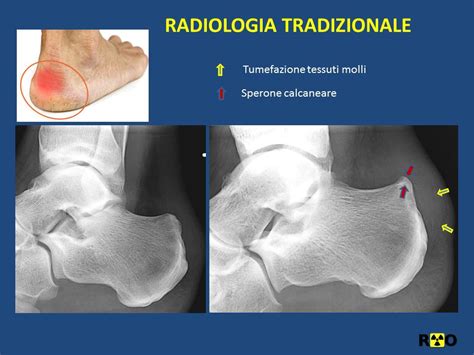
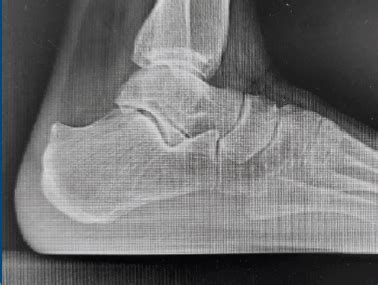
Il Morbo di Haglund, noto anche come esostosi retrocalcaneare o deformità di Haglund, è una condizione caratterizzata dalla comparsa di una protuberanza ossea sulla parte posteriore (e superiore) del calcagno, proprio nel sito di inserzione del tendine d'Achille. Questa crescita ossea anomala, descritta per la prima volta da Patrick Haglund nel 1927-1928, può essere causa di dolore e infiammazione.
La deformità di Haglund evolve lentamente nel corso degli anni e si manifesta con dolore e difficoltà motorie in età adulta. Si presenta con una protuberanza ossea che provoca l'infiammazione delle borse sierose che proteggono il tendine d'Achille dallo sfregamento osseo.
Questa patologia legata a un'infiammazione del calcagno risulta essere uno dei fattori di rischio più importanti negli infortuni al piede del podista o dello sprinter, creando situazioni che spesso rovinano una stagione o ne compromettono le prestazioni atletiche.
Cause e Fattori di Rischio
Le cause esatte del Morbo di Haglund non sono ancora completamente chiarite, ma diversi fattori possono contribuire al suo sviluppo:
- Problematiche di tipo anatomico: Una conformazione particolare del distretto calcaneare può portare a uno stress intenso per frizione scarpa-calcagno e per iper-sollecitazione biomeccanica.
- Problematiche funzionali dovute a eccessiva sollecitazione: L'uso di scarpe non adeguate (come quelle antinfortunistiche) o un'intensa attività fisica possono causare microtraumi da trazione al tendine d'Achille. Il corpo, nel riparare queste microlesioni, può depositare calcio, portando alla formazione dell'esostosi.
- Problematiche posturali: Una "retrazione" dei muscoli della catena cinetica posteriore può determinare un'eccessiva tensione a livello dei muscoli del tricipite surale.
- Calzature: L'uso di scarpe con tacco alto, specialmente da parte delle donne, o scarpe con il bordo posteriore rigido e stretto, crea una pressione sul calcagno che può aggravare l'infiammazione.
- Fattori genetici e predisposizioni: Piede cavo, tendine d'Achille corto e la tendenza a camminare sull'esterno del piede possono essere fattori predisponenti.
- Attività Sportiva: Corridori, maratoneti e marciatori sono particolarmente soggetti allo sviluppo del Morbo di Haglund a causa dello sforzo a cui viene sottoposto il tallone.
La deformità di Haglund si sviluppa in genere in seguito a una pressione frequente sulla parte posteriore dei talloni, ad esempio a causa di scarpe troppo strette o rigide nel tallone. Più rara è invece la presenza congenita dell'anomalia ossea.
Sintomi del Morbo di Haglund
I sintomi del Morbo di Haglund possono variare da lievi a intensi e includono:
- Dolore al tallone: Localizzato sulla zona del retropiede, proprio posteriormente al tallone. Il dolore può estendersi lungo il tendine d'Achille e, nei casi più gravi, risalire verso il tricipite surale. Il dolore è spesso più vivo quando si inizia a camminare dopo un periodo di riposo o durante attività come salire le scale, correre o camminare su superfici irregolari.
- Protuberanza ossea: Una sporgenza visibile e palpabile sulla parte posteriore del tallone.
- Infiammazione: Dolore e gonfiore nella parte posteriore del tallone, dovuti all'infiammazione della borsa sierosa (borsite retrocalcaneare) e/o del tendine d'Achille (tendinopatia inserzionale).
- Arrossamento e ispessimento della pelle: Nelle zone di maggiore sfregamento.
- Maggiore sensibilità: La zona del tallone può diventare più sensibile al tatto.
- Comparsa improvvisa di dolore: La fase acuta può manifestarsi inaspettatamente con dolore al tallone, senza cause apparenti.
La sintomatologia tipica del morbo di Haglund, che inizialmente può essere lieve, riguarda un dolore localizzato nella zona del tallone, un’infiammazione (spesso dolorosa) del tendine d’Achille, l’insorgenza di un rossore, un ispessimento della pelle o una maggiore sensibilità della zona del tallone così come la formazione di una protuberanza.
Diagnosi
La diagnosi del Morbo di Haglund si basa su una combinazione di valutazione clinica e imaging:
- Anamnesi e Esame Clinico: Lo specialista raccoglie informazioni sulla storia del paziente, i sintomi, le attività svolte e i fattori scatenanti. Durante la visita, viene esaminato il piede, con particolare attenzione alla palpazione della zona dolente e alla valutazione dell'andatura.
- Radiografia: Le radiografie laterali del tallone sono fondamentali per confermare la diagnosi, visualizzare la protuberanza ossea, valutare eventuali calcificazioni e determinare la gravità della deformità. Tecniche come la misurazione delle linee parallele di Heneghan-Pavlov possono essere utilizzate per quantificare la prominenza.
- Ecografia: Offre una diagnostica per immagini rapida e portatile, utile per identificare l'eventuale presenza di borsite retrocalcaneare, valutare lo stato del tendine d'Achille e i tessuti molli circostanti.
- Risonanza Magnetica (RM): Consente una visione dettagliata dei tessuti molli e delle immagini multiplanari. È particolarmente utile per visualizzare la forma e il segnale del calcagno, del tendine d'Achille e delle strutture circostanti, identificando edema, ispessimento o lesioni tendinee.
Distinguere la sindrome di Haglund da altre cause di dolore al tallone non è banale. Questa condizione può imitare altre problematiche come la sola borsite retrocalcaneare, la tendinopatia inserzionale achillea (IAT), la fasciopatia plantare o la spondiloartropatia. Il rilevamento della localizzazione della dolorabilità è cruciale per la diagnosi differenziale.
Trattamento del Morbo di Haglund
Il trattamento del Morbo di Haglund mira ad alleviare l'infiammazione, ridurre l'attrito causato dalla deformità e diminuire la tensione sul tendine d'Achille. Si suddivide in trattamenti conservativi e chirurgici.
Trattamento Conservativo
La terapia conservativa è la prima scelta nel trattamento e può includere:
- Riposo Funzionale: Evitare o ridurre le attività che aggravano il dolore, come la corsa, la corsa in salita o su superfici dure.
- Applicazione di Ghiaccio: Per ridurre l'infiammazione e il dolore, applicare ghiaccio sulla zona interessata per 20 minuti, più volte al giorno.
- Farmaci Antinfiammatori: L'uso di farmaci antinfiammatori non steroidei (FANS) come l'ibuprofene può aiutare a ridurre il dolore e l'infiammazione, sempre sotto prescrizione medica.
- Calzature Adeguate: Indossare scarpe morbide ed elastiche nella zona del tallone, che non esercitino pressioni. Evitare scarpe con tacco alto e bordo posteriore rigido. L'utilizzo di talloniere o scarpe con un leggero tacco può aiutare a detendere il tendine d'Achille.
- Plantari e Dispositivi Ortotici: Plantari personalizzati o cuscinetti possono migliorare la postura e la distribuzione della pressione a livello del piede.
- Fisioterapia: Tecniche come la laserterapia ad alta potenza, le onde d'urto, la Tecar terapia, la manipolazione, lo stretching e la terapia manuale sono di estremo aiuto.
- Esercizi Terapeutici: Esercizi di stretching per allungare la catena cinetica posteriore e rinforzare i muscoli, unitamente alla rieducazione propriocettiva, sono fondamentali nelle fasi successive del trattamento. L'allenamento della forza eccentrica è particolarmente indicato per il tendine d'Achille.
- Immobilizzazione: Nei casi di estrema infiammazione, può essere necessario un gesso morbido o uno scarpone da passeggio per immobilizzare l'area e favorire la guarigione.
TENDINITE di ACHILLE: I migliori Esercizi per la TENDINOPATIA
Trattamento Chirurgico
L'intervento chirurgico è considerato quando le terapie conservative non hanno avuto successo o in presenza di forme particolarmente gravi. L'obiettivo è rimuovere la prominenza ossea sul lato postero-superiore del calcagno o alleviare la pressione sui tessuti circostanti.
Le tecniche chirurgiche includono:
- Resezione a ferita aperta dell'esostosi: Con approcci laterale, mediano o mediale.
- Osteotomia di Zadek: Accorcia il calcagno e modifica l'orientamento del tendine d'Achille per ridurre l'impingement. Può essere eseguita per via percutanea.
- Chirurgia Percutanea o Artroscopica: Tecniche mininvasive che prevedono incisioni più piccole e un recupero generalmente più rapido.
Il recupero post-chirurgico può richiedere diversi mesi, con periodi di immobilizzazione e carico progressivo, a seconda della tecnica utilizzata.
Prevenzione
Alcuni suggerimenti per prevenire il Morbo di Haglund includono:
- Indossare calzature adeguate, morbide e flessibili nella zona del tallone.
- Evitare scarpe con tacco alto e bordo posteriore rigido.
- Eseguire regolarmente esercizi di stretching per il tendine d'Achille.
- Utilizzare plantari se necessario.
- Evitare di correre in salita o su superfici eccessivamente dure.
- Assicurarsi che le scarpe da running vestano bene per evitare lo scivolamento del piede e l'attrito sul tallone.

Affrontare con impegno la patologia subito dalla fase acuta permette di ristabilire lo stato di salute in breve tempo. Il lavoro in equipe riabilitativa, che coinvolge medico, fisioterapista, podologo e posturologo, porta a risultati ottimali.
tags: #tallone #del #calciatore